Boîte à outils sur les modèles de soins
- Coordination avec les soins primaires
- MODÈLES :
- Parcours diagnostiques et services d’aiguillage rapide
- Prestation de soins diagnostiques adaptés sur le plan aux membres des Premières Nations, aux Inuits et aux Métis
- Soins connectés après le traitement
- Soins palliatifs intégrés
- Intégration des patientes et patients orphelins dans le système de lutte contre le cancer
Parcours diagnostiques et services d’aiguillage rapide
Des parcours d’aiguillage rapide permettent de simplifier le processus précédant le diagnostic et améliorent la rapidité avec laquelle les patients obtiennent des diagnostics précis, permettant ainsi la détection de cancers plus tôt.
Définir les caractéristiques d’une carte du parcours diagnostique
a) Fournit un instantané personnalisé du parcours de soins unique d’une patiente ou d’un patient
b) Organise les renseignements, par type de cancer et par phase, tout au long du parcours de cancer
c) Est conçue comme un outil à l’usage des prestataires de soins de santé, de l’administration et des nouveaux patients dans le système de lutte contre le cancer
d) Est fondée sur des données probantes provenant de lignes directrices de pratique clinique locales, nationales et internationales
e) Est réactive par rapport aux nouvelles données probantes, en évolution rapide, relatives à la technologie ou au traitement
Une approche de soins connectés
Une approche de soins connectés peut soutenir et améliorer l’organisation des soins aux patientes et patients, qui sont alors en mesure d’accéder aux renseignements dont ils ont besoin et de s’orienter, les prestataires de soins pouvant, quant à eux, communiquer de manière plus efficace et coopérer entre eux, tout en fournissant plus rapidement les services requis14.
Voici quelques-uns des principaux facteurs facilitant la mise en œuvre de modèles de soins novateurs, au cours de la phase de diagnostic précoce :
- Mobilisation des équipes de soins contre le cancer et de soins primaires
- Adhésion de la direction
- Mise en place d’équipes pluridisciplinaires
- Participation des patientes et patients à la planification et à la prise de décisions
- Mise en place d’un solide plan d’évaluation et de durabilité
Les principes de l’équité intégrés dès la conception, en particulier la clarté des objectifs, l’accent mis sur un état d’esprit orienté vers l’équité et l’apprentissage continu, constituent la pierre angulaire de toute mise en œuvre d’un modèle de grande ampleur, notamment lorsque plusieurs prestataires de soins sont concernés15.
Les approches des modèles de soins connectés peuvent également soutenir les équipes de soins primaires afin qu’elles jouent un rôle important dans le diagnostic. Toutefois, certains prestataires de soins primaires peuvent se heurter à des obstacles, notamment un manque de connaissances ou de renseignements essentiels pour faire en sorte que les patientes et patients aient accès, en temps voulu, aux tests diagnostiques appropriés.
Bien qu’il ait été démontré que les modèles de soins connectés simplifient le processus de diagnostic, les problèmes d’accès des patientes et patients aux services de soins primaires et la dépendance envers les cliniques sans rendez-vous et les services d’urgence se répercutent sur la continuité des soins et sur l’établissement rapide du diagnostic.
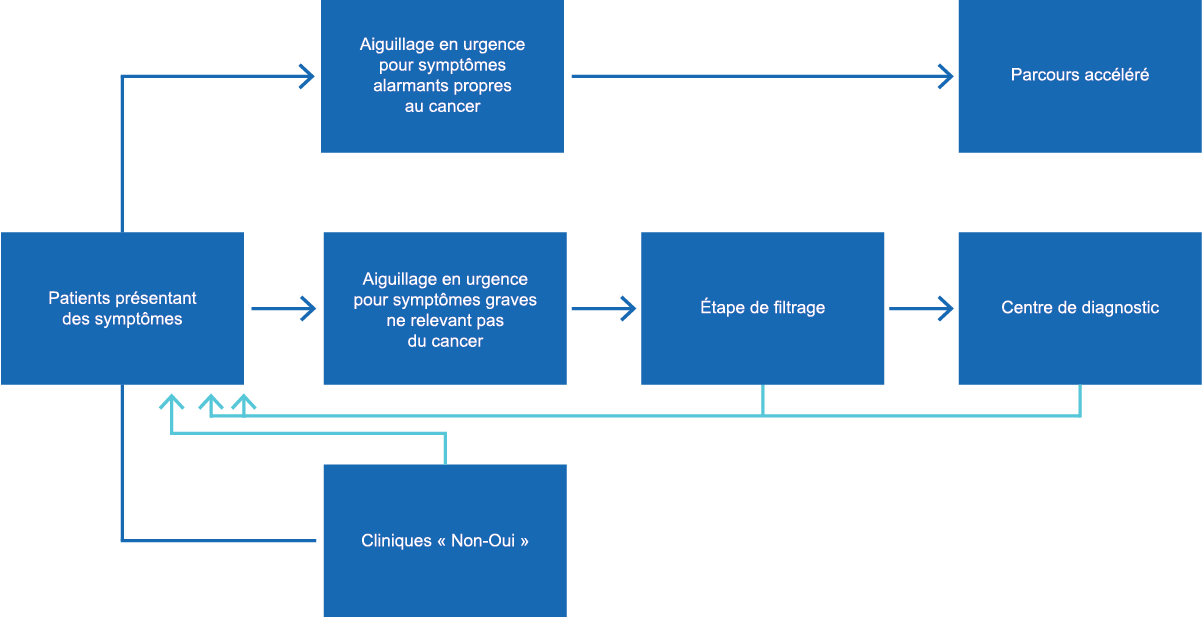
La stratégie d’aiguillage à trois volets du Danemark (en anglais seulement) met à la disposition des équipes de soins primaires une feuille de route basée sur les symptômes d’une patiente ou d’un patient. Comme chaque patient peut présenter un tableau symptomatique différent tout au long de l’évolution de sa maladie, cette stratégie d’aiguillage fournit un parcours clair pour évaluer les symptômes.
Le modèle à trois volets appuie :
- la réduction des temps d’attente;
- une collaboration améliorée entre les soins primaires et les soins contre le cancer;
- une détection à un stade plus précoce pour certains cancers et une augmentation des taux de survie après un an;
- une meilleure satisfaction relative à la qualité des soins et aux temps d’attente chez les patientes et patients et le personnel de la santé.
Les patientes et patients ayant des symptômes alarmants précis représentent environ la moitié des cas. Ils ont accès à un aiguillage urgent (temps d’attente maximal de deux semaines) vers un médecin spécialiste, selon les critères liés aux symptômes indiqués dans le parcours.
Les patientes et patients ayant des symptômes graves, mais non spécifiques, représentent approximativement 20 % des cas. Ils ont accès à un parcours urgent. Un médecin de famille demandera une batterie de tests et recommandera ensuite l’aiguillage urgent ou décidera d’effectuer des tests supplémentaires.
Les patientes et patients ayant des symptômes vagues et non sérieux représentent environ 30 % des cas. Les cliniques « Oui – Non » fournissent un accès à un médecin de famille, qui procèdent des examens diagnostiques sans aiguiller la personne vers un médecin spécialiste.
Le programme d’évaluation diagnostique accélérée (Accelerated Diagnostic Assessment Program, en anglais seulement), mis en place au Centre des sciences de la santé de Kingston, en Ontario, réduit les temps d’attente pour les patientes et patients ayant besoin d’un bilan diagnostique après des résultats d’imagerie orientant vers un diagnostic de cancer.
L’ADAP coordonne les soins, depuis l’aiguillage jusqu’au diagnostic et au traitement. Les patientes et patients types de l’ADAP sont aiguillés par les services d’urgence ou les prestataires de soins primaires et ne répondent pas aux critères des parcours d’aiguillage existants pour les cancers du sein, de la prostate, du poumon ou les cancers gynécologiques.
En offrant aux prestataires de soins primaires et aux services d’urgence un parcours d’aiguillage clair pour les patientes et patients chez qui on soupçonne un cancer, l’ADAP réduit considérablement le temps d’attente entre l’aiguillage et la biopsie tissulaire, comparativement à un groupe témoin, et offre ainsi un accès rapide à un traitement qui surpasse ce que recommandent les lignes directrices provinciales et nationales.
Évaluer les interventions
La planification de la mesure et de l’évaluation du rendement dès le lancement de la phase de mise en œuvre favorise l’amélioration continue de la qualité, la surveillance et l’apprentissage sur ce qui fonctionne, ce qui ne fonctionne pas et les raisons.
Il importe de susciter la participation des intervenants et des partenaires communautaires dans la planification de l’évaluation. L’utilisation des principes CERT afin de veiller à ce que l’approche soit crédible, exploitable, responsable et transférable est recommandée.

Source de l’image : projet de suivi et d’évaluation Goldilocks
Lorsqu’une intervention est conçue pour répondre aux besoins des Premières Nations, des Inuits et des Métis, ou encore, des communautés mal desservies, l’équipe du projet doit travailler avec les membres de ces communautés afin de déterminer les mesures appropriées à prendre pour décrire les progrès et favoriser l’apprentissage sur l’amélioration de l’équité dans les soins contre le cancer. Lors de la mise en place de modèles pour les Premières Nations, les Inuits et les Métis, il importe de collaborer avec les communautés à l’élaboration de modèles et de veiller à l’accès à des soins diagnostics adaptés sur le plan culturel.
Les indicateurs fondés sur l’équité sont cruciaux pour mesurer les retombées et l’efficacité de ces initiatives. Apprenez-en davantage sur la mesure et l’évaluation du rendement axées sur l’équité.
- Lavis JN, Hammill AC. Care by sector. In Lavis JN (editor), Ontario’s health system: Key insights for engaged citizens, professionals and policymakers. Hamilton: McMaster Health Forum; 2016, p. 209-69.
- Tremblay D, Latreille J, Bilodeau K, et al. Improving the transition from oncology to primary care teams: A case for shared leadership. J Oncol Pract. 2016;12(11):1012-1019.
- Kang J, Park EJ, Lee J. Cancer survivorship in primary care. Korean J Fam Med. 2019;40(6):353-361.
- Cancer Quality Council of Ontario. Programmatic Review on the Diagnostic Phase: Environmental Scan.; 2016.
- Gorin SS, Haggstrom D, Han PKJ, Fairfield KM, Krebs P, Clauser SB. Cancer care coordination: A systematic review and meta-analysis of over 30 years of empirical studies. Ann Behav Med. 2017;51(4):532-546.
- Mittmann N, Beglaryan H, Liu N, et al. Examination of health system resources and costs associated with transitioning cancer survivors to primary care: A propensity-score–matched cohort study. J Oncol Pract. 2018;14(11):e653-e664.
- Zhao Y, Brettle A, Qiu L. The effectiveness of shared care in cancer survivors-A systematic review. Int J Integr Care. 2018;18(4):2.
- Tremblay D, Prady C, Bilodeau K, et al. Optimizing clinical and organizational practice in cancer survivor transitions between specialized oncology and primary care teams: a realist evaluation of multiple case studies. BMC Health Serv Res. 2017;17(1).
- Meiklejohn JA, Mimery A, Martin JH, et al. The role of the GP in follow-up cancer care: a systematic literature review. J Cancer Surviv. 2016;10(6):990-1011
- Angus Reid Institute. (2023). Health Care Access Priorities. Angus Reid Institute. Accessed December 4 2023. Available: https://angusreid.org/cma-health-care-access-priorities-2023/
- Kiran, T. (2023). Our Care National Survey. Our Care. Accessed October 13 2023. Available: https://data.ourcare.ca/all-questions.
- Watson L, Qi S, Delure A, et al. Virtual cancer care during the COVID-19 pandemic in Alberta: Evidence from a mixed methods evaluation and key learnings. JCO Oncol Pract. 2021;17(9):e1354-e1361.
- Canadian Residency Matching Service. 2023 CaRMS Matching Results. Accessed December 12 2023. Available: https://www.cfpc.ca/en/education-professional-development/2023-carms-match-results.
- Walsh J, Young JM, Harrison JD, et al. What is important in cancer care coordination? A qualitative investigation: What is important in care coordination? Eur J Cancer Care (Engl). 2011;20(2):220-227.
- Wong WF, LaVeist TA, Sharfstein JM. Achieving health equity by design. JAMA. 2015;313(14):1417-1418.
- Canadian Partnership Against Cancer. Leading Practices to Create a Seamless Patient Experience for the Pre-Diagnosis Phase of Care: An Environmental Scan. 2018. Accessed November 22, 2021. https://canimpact.utoronto.ca/wp-content/uploads/2018/04/Leading-Practices-to-Create-a-Seamless-Patient-Experience-for-the-Pre-Diagnosis-Phase-of-Care-CPAC-2018.pdf
- Cancer Council Victoria. Optimal Care Pathway for Aboriginal and Torres Strait Islander People with Cancer Draft for National Public Consultation.; 2017. Accessed November 22, 2021. https://apo.org.au/sites/default/files/resource-files/2017-09/apo-nid108366.pdf
- Jefford M, Koczwara B, Emery J, Thornton-Benko E, Vardy JL. The important role of general practice in the care of cancer survivors. Aust J Gen Pract. 2020;49(5):288-292.
- Healthcare Excellence Canada, the Canadian Partnership Against Cancer, and Paramedics and Palliative Care teams. How Paramedics and Palliative Care contributed to better healthcare in Canada. August 2023.
- JE Terride, D Stennett, AC Coronado R Shaw Moxam, JHE Yong et al. Economic Evaluation of the “paramedics and palliative care: bringing vital services to Canadians” program compared to status quo. Canadian Journal of Emergency Medicine. 2024 26: 671-680.
